El prolapso rectal o procidencia, es el descenso de una o más capas de las paredes del recto con su eventual exteriorización a través del orificio anal. Esta patología es de relativa baja frecuencia en la población chilena. Se presenta desde la quinta década de vida, con leve predominio en mujeres. Desde las primeras descripciones de esta enfermedad se han empleado innumerables técnicas de tratamiento quirúrgico, algunas de las cuales están plenamente vigentes.
El prolapso mucoso es el descenso de la mucosa rectal inferior que se desliza sobre el plano submucoso, desbordando los márgenes del ano. El prolapso mucoso circunferencial corresponde a la exteriorización de la mucosa en forma de manguito, en caso que la exteriorización de ésta sea sólo parcial se denomina prolapso mucoso parcial.
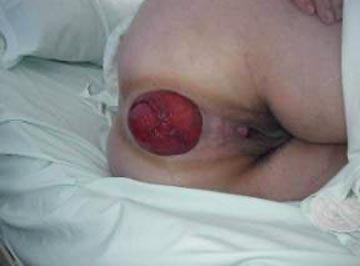
El prolapso total corresponde al descenso circunferencial de toda la pared rectal. Cuando la exteriorización del recto a través del ano es con participación de éste en el deslizamiento, se califica de prolapso total anorrectal o grado III. Si se produce la salida de éste a través del ano se habla de prolapso total rectal visible (grado II), si esto último no ocurre, se define como prolapso total rectal oculto (grado I).
El prolapso rectal constituye el 0,8% de las afecciones anorrectales. El prolapso mucoso se produce por lo general en niños menores de 2 años y es algo más frecuente en los niños que en las niñas. El prolapso total se observa en adultos mayores y es 3 a 6 veces más frecuente en mujeres que en hombres; la mayor incidencia se observa en los varones después de los 40 años y, en las mujeres, después de los 70 años (1, 2, 3).
Con fines didácticos y para una mejor comprensión, se analizará en forma separada al prolapso mucoso y al total, en sus aspectos patogénicos, clínicos y terapéuticos.
Prolapso Mucoso El prolapso mucoso se produce por un aumento de la movilidad de la mucosa rectal inferior, que se desliza sobre una submucosa excesivamente laxa.
En el niño, el prolapso mucoso suele ser circunferencial y en su etiopatogenia participan factores predisponentes y desencadenantes. Entre los primeros, se debe considerar la ausencia de una adecuada curvatura del sacro por falta de desarrollo, lo que hace que el recto y el conducto anal adopten una dirección rectilínea semejando un tubo; la falta de medios anatómicos de soporte a nivel de la pelvis (por estados de malnutrición o absceso isquiorrectal) impide una normal fijación del recto. Entre los factores desencadenantes, que condicionan la aparición del prolapso, se debe tener en cuenta: los trastornos en la evacuación intestinal heces (crisis de estreñimiento seguidas de diarrea), accesos de tos persistente y esfuerzos físicos excesivos.
En el adulto, el prolapso mucoso es generalmente parcial y se presenta en enfermos de edad avanzada que tienen atonía y relajación de los esfínteres anales.
Esta atonía y relajación puede obedecer a múltiples causas: patología neurológica (neuropatía diabética, tumores de la cola de caballo e idiopáticas); hemorroides internos de tercer grado; Secuela de cirugía anorrectal benigna (hemorroidectomía y fistulectomía) y, finalmente a desgarro perineal completo obstétrico.
El prolapso total es un proceso de evolución crónica y prolongada; el enfermo consulta cuando el cuadro clínico ya está establecido y es difícil identificar las causas responsables y las resultantes del proceso. Sin embargo, se aceptan algunas condiciones que influyen en la constitución de esta afección, las que pueden ser agrupadas en factores anatómicos y factores desencadenantes.
Prolapso mucoso: En los niños, el prolapso rectal generalmente es descubierto por los padres. Ellos describen que al término de la defecación, la mucosa rectal queda prolapsada por algún tiempo y que luego se reduce en forma espontánea. Puede haber también pérdida de moco o de pequeñas cantidades de sangre que manchan la ropa.
Al examen, la mucosa rectal puede estar evertida y se hace evidente durante la inspección de la región anal, si lo anterior no sucede y el niño no presenta prolapso, es necesario provocar la defecación administrando un estimulante. El aspecto de la mucosa prolapsada es característico y fundamental para el diagnóstico, ésta presenta unos pliegues radiados que parecen emerger del orificio central del conducto anal.
Prolapso total: Los síntomas del prolapso rectal total obedecen a dos factores fundamentales, uno relacionado con el prolapso propiamente tal, y el otro, con la continencia fecal.
El síntoma principal es la exteriorización de una masa a través del orificio anal. Existe tenesmo, sensación de distensión y malestar anorrectal continuo. El dolor es poco frecuente y se asocia a un recto permanentemente prolapsado, que se edematiza y erosiona generando sangramiento leve. La continencia fecal se encuentra siempre disminuida, provocando pérdida de gases, deposiciones líquidas y a veces sólidas, sin la sensación defecatoria correspondiente.
Al examen físico se puede observar un ano entreabierto y un piso pelviano descendido (el ano a un mismo nivel que los glúteos). Si se hace pujar al enfermo se observa el recto haciendo procidencia y formando un surco con la piel del ano. La mucosa rectal forma pliegues circulares concéntricos que facilitan el diagnóstico diferencial. Reducido el prolapso, se puede constatar la amplitud del orificio anal y la gran pérdida del poder contráctil del aparato esfinteriano.
En el prolapso rectal total existe un grado de proctitis que se expresa en mucosa deslustrada, engrosada, edematosa y con pérdida visual de la trama vascular. Estas características se acentúan con el traumatismo constante que produce la exteriorización del recto a través del ano. Con cierta frecuencia, se observan ulceraciones que pueden generar hemorragias moderadas al lesionar una vena submucosa dilatada.
Cuando el prolapso rectal total protruye más de lo habitual, se edematiza a tal extremo que el paciente no puede reducirlo. Si la protrusión persiste, el edema sigue aumentando y llega a producir una oclusión arterial y desencadena gangrena del segmento exteriorizado. La ruptura del prolapso es una complicación muy infrecuente, que se debe a grandes esfuerzos de la prensa abdominal, lo que permite la salida del intestino delgado por la herida rectal y, en la mayoría de los casos la muerte del paciente.
Prolapso mucoso En el niño, el prolapso mucoso puede ser tratado simplemente corrigiendo y normalizando el hábito intestinal. Si el prolapso se acompaña de la presencia de pólipos, los que actuarían como elementos de tracción de la mucosa, el tratamiento es la resección del pólipo. Si estas medidas no son suficientes, se pueden infiltrar sustancias esclerosantes en la submucosa (clorhidrato de quinina o urea 5%).
En el adulto, en general, el tratamiento es la resección en manguito de la mucosa prolapsada, ello cuando el prolapso es mucoso circunferencial. Si el prolapso es parcial se tratara la causa desencadenante: hemorroides, pólipos o defectos esfinterianos.
Prolapso total El tratamiento del prolapso rectal total es quirúrgico; sin embargo, se debe practicar un tratamiento inicial conservador, cuando el paciente presenta un prolapso irreductible. En estos casos se realiza la reducción bajo anestesia, seguida de reposo absoluto durante una semana, hasta lograr la desaparición total del edema, congestión o alteraciones tróficas de la pared rectal y mucosa prolapsada; en una segunda etapa se corrige quiúrgicamente el defecto.
Existen numerosas técnicas para el tratamiento del prolapso rectal total, agrupándose en vias de abordaje: perineal y abdominal.
1) Vía perineal o cerclaje anal:
Básicamente se han descrito dos técnicas quirúrgicas por la vía perineal: la operación de Thiersch y la de Rehn-Delorme. En este artículo nos referiremos a la técnica de Thiersch, descrita por el autor en 1891; ella consiste en la instalación de un alambre de plata que rodea el ano. De este modo se consigue un sostén mecánico para contener el recto prolapsado y, por otro lado, una reacción cicatrizal entorno a este anillo, lo que permite reforzar los tejidos adyacentes y los esfínteres atónicos. Este método es simple, siendo posible realizarlo con anestesia local o regional, lo que lo hace útil en pacientes de muy alto riesgo quirúrgico o ancianos. No obstante, presenta mayor recurrencia que las técnicas de abordaje abdominal, operación de elección en la mayoría de los pacientes.
Existen numerosas técnicas para el tratamiento del prolapso rectal total, agrupándose en vias de abordaje: perineal y abdominal.
2) Vía abdominal:
De acuerdo a los elementos mencionados como factores anatómicos, se han diseñado distintas técnicas quirúrgicas, destinadas a corregir estas alteraciones, así tenemos:
- Operación de Moschcowitz. Pretende obliterar el fondo de saco rectovesical o rectovaginal, particularmente profundo en este grupo de enfermos. Para ello se practica una serie de suturas en bolsa de tabaco alrededor del fondo de saco de Douglas con material no reabsorvible. Esta técnica ha sido abandonada por su alta tasa de recidiva, la que supera el 60%.
- Operación de Roscoe Graham. En ésta, el tratamiento fundamental consiste en suturar los músculos elevadores delante del recto, de modo de corregir el piso pelviano para que se fije adecuadamente al recto. Posteriormente, a esta metodología se le agregó la resección del sigmoides redundante, sin conseguir una disminución importante de la recidiva, la que superaba el 30%.
-Sacropromontofijación. Esta técnica consiste en movilizar el recto de la concavidad sacra, sin sección de los ligamentos laterales, para fijarlo con puntos separados de sutura no absorbible al promontorio y fascia anterior del sacro.
- Operación de Wells o Rectopexia Posterior con malla. En este tipo de cirugía se moviliza completamente el recto seccionando los alerones y aplicando una malla de material no reabsorbible en la superficie cóncava del sacro y promontorio, fijándola en éste y en las caras laterales del recto. Con esta técnica se consigue la más baja recurrencia, la que alcanza al 4 o 5% según series internacionales y una morbimortalidad inferior al 3%.